Publications scientifiques
Daniel Gastambide, Centre Tourville, Paris
Le but de ce travail est de montrer la possibilité de traiter par voie endoscopique seule les sténoses foraminales symptomatiques d’origine dégénérative, d’en exposer les différentes techniques, d’examiner nos résultats et de discuter les indications qui sont modifiées par l’avènement du Laser Holmium YAG de 3ème génération.
Les foraminoplasties ostéoligamentaires ou foraminotomies font partie intégrante de la chirurgie à ciel ouvert du rachis arthrosique, comme l’ont décrit Farfan et Kirkaldy-Willis. Il est aisé de concevoir les mêmes gestes par voie endoscopique transforaminale à travers un tube de travail par l’utilisation de tréphines ou d’un rongeur motorisé aspiratif, ces 2 techniques devant être effectuées sans vision directe de l’instrument au travail, en ayant pour seul contrôle l’image radioscopique de face et/ou de profil.
L’avènement des endoscopes à multiples canaux a réalisé un progrès en permettant une vision directe. Il permet le passage d’une fibre laser et le contrôle direct du tir laser. Le tir latéral réalise une autre amélioration technique et effectue l’élargissement ostéoligamentaire du foramen. Il existe 2 systèmes pour obtenir un tir latéral : le premier système, à miroir, réfléchit perpendiculairement le rayon laser vers les parois du foramen, l’autre système est une gaine incurvée à mémoire de forme qui entoure la fibre laser.
Les sites devant être réséqués pour élargir le foramen sont constitués par le débord discal dégénératif en bas et en avant du foramen, la capsule antérieure du massif articulaire, le tissu osseux adjacent formé par la paroi antérieure du massif articulaire homolatéral, les calcifications arthrosiques d’origine discale et capsulaire, enfin des ostéophytes.
Notre technique de foraminotomie endoscopique se fait en salle d’opération sous anesthésie locale et neuroleptanalgésie, en décubitus latéral, sous contrôle par amplificateur de brillance. L’abord est calculé entre 10 et 20 cm de la ligne médiane selon la corpulence du patient, de façon à arriver à 25° environ du plan frontal dans la partie inférieure du foramen en évitant la racine sortante. Le marquage sur la peau du patient de la projection du foramen visé, à l’aide de l’amplificateur de brillance, de face et de profil, permet de choisir le meilleur point de pénétration cutanée. Une première aiguille de 18G est suivie d’une aiguille de 22G coaxiale pour tester la sensibilité du disque à l’injection de liquide sous pression et pour faire éventuellement une discographie à l’iode et à l’indigocarmin. Une fois l’aiguille 22 G retirée, une fine broche de Kirschner est passée dans la première aiguille. Elle sert de guide à un perforateur que l’on fixe par impaction. Des tubes de dilatation sont progressivement passés, jusqu’au tube à bout oblique dont la partie la plus longue va protéger la racine sortante. Le rongeur motorisé aspiratif de Kambin au début de notre série, actuellement des tréphines abrasent la paroi ostéoligamentaire qui rétrécit en arrière le foramen, puis le laser Holmium-YAG courbé à tir latéral fragmente l’os de la face antérieure du massif articulaire. Des instruments de plus en plus larges peuvent être alors passés progressivement dans la partie inférieure du foramen, en protégeant la racine sortante qui reste dans la gouttière sous pédiculaire, jusqu’à ce que le foramen soit suffisamment élargi.
L’exérèse à la pince, à la tréphine et au laser, des autre éléments sténosants, ostéophytes, débord discal dégénératif ou hernie, et calcifications, complètent la décompression.
Une discectomie est associée à la demande.
On examine alors la racine sortante ainsi que le sac dural et la racine « traversante » en vérifiant leur liberté et l’absence de tout facteur de compression.
Tous nos patients ont eu un bilan d’imagerie : radiographies standard statiques et dynamiques, scanner, IRM, et ont fait l’objet d’un examen clinique pré et post opératoire.
Les critères d’inclusion des patients sont les suivants : lombosciatique avec radiculalgie bien localisée, image de sténose foraminale par hypertrophie articulaire postérieure, avec ou sans hernie discale, échec des traitements conservateurs. Les critères d’exclusion sont : une instabilité segmentaire, un spondylolisthésis avec lyse isthmique, un déficit moteur non douloureux, ou un syndrome de la queue de cheval.
Tous les patients de cette série ont subi une foraminoplastie ostéoligamentaire, ou foraminotomie, qui emportait un fragment de la paroi osseuse postérieure du foramen constituée par l’articulaire supérieure de la vertèbre sous-jacente.
Nous comptons depuis mai 1996, 52 foraminotomies pour sténose foraminale chez 50 patients, 2 ayant subi une foraminotomie controlatérale à 5 et 7 ans d’intervalle. Leur âge moyen et de 26 ans (26 à 83 ans). Le sexe ratio est de 1 (25/25). L’étage L5S1 a été opéré 25 fois, L4L5 18 fois, L3L4 3 fois. Deux étages dans le même temps opératoire ont été opérés 4 fois, 3étages 2 fois. Les interventions ont eu lieu 31 fois à droite et 21 fois à, gauche. Nous notons 11 sténoses osseuses très serrées (fig. 1) par hypertrophie articulaire postérieure majeure dont 8 sont associées à une saillie discale paramédiane modérée , 1 à une hernie foraminale, 2 à une saillie discoostéophytique majeure antérieure (fig. 2 et 3), 41 sténoses foraminales serrées à un moindre degré, dont 8 sont associées à une hernie foraminale et 33 à une hernie paramédiane dont 3 montrent une migration de plus de 6 mm. Deux patients présentaient une « fibrose » associée après chirurgie à ciel ouvert.
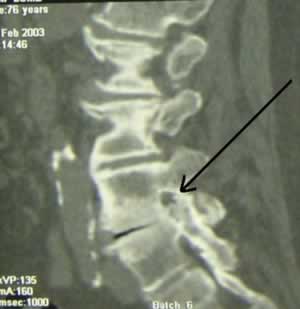 Fig 1 : Sténose foraminale L4L5 gauche très serrée marquée par une cruralgie droite hyperalgique avec parésie du quadriceps et des releveurs du pied chez une femme de 76 ans. Foraminotomie endoscopique. Bon résultat avec un recul de 8 mois
Fig 1 : Sténose foraminale L4L5 gauche très serrée marquée par une cruralgie droite hyperalgique avec parésie du quadriceps et des releveurs du pied chez une femme de 76 ans. Foraminotomie endoscopique. Bon résultat avec un recul de 8 mois
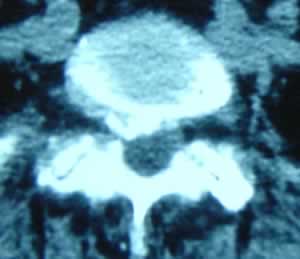
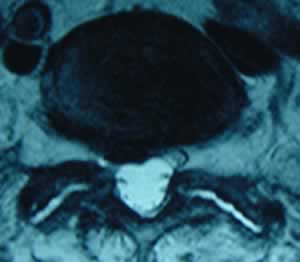
Fig 2 et 3, fig 2 : coupe axiale TDM en L5S1 avec saillie disco-ostéophytique majeure à droite, sciatique hyperalgique et insomnianrte depuis 4 mois chez une femme parkinsonienne de 78ans ; fig 3 : même coupe axiale en IRM en T2 montrant sténose majeure à droite, due en avant à la saillie disco-ostéophytique et en arrière à l’hypertrophie articulaire postérieure. Foraminotomie endoscopique. Bon résultat avec un recul de 7 mois
Sept patients souffraient de troubles neurologiques préopératoires, dont 6 du fait de la compression mécanique (3 amyotrophies quadricipitales, 3 parésies des releveurs du pied), et 1 du fait de séquelles associées de zona. Trois patients souffraient de troubles neurologique généraux : une maladie de Parkinson, une sclérose en plaques, une séquelle d’hémiplégie par accident vasculaire cérébral.
Dans le contexte d’une comorbidité générale, nous notons 2 diabètes insulino-dépendants, une coronarite sous anticoagulants et 2 syndromes dépressifs.
En salle d’opération, le type d’installation des patients a été 24 fois décubitus ventral sur table pliée cyphosante, 28 fois décubitus latéral.
La technique de foraminotomie a utilisé différents instruments : 24 patients ont bénéficié de la technique au le rongeur motorisé aspiratif (fig 4 et 5), 20 de de la technique manuelle utilisant une tréphine seule de façon particulièrement appuyée. Le laser Holmium YAG de 3ème génération à extrémité courbée à mémoire de forme avec des paramètres précis (duré d’impulsions de 650 µs, 15 Hertz, 23 W, 1,5 Joules/Pulse), a été utilisé 8 fois, en complétant la fragmentation osseuse du laser avec une tréphine.
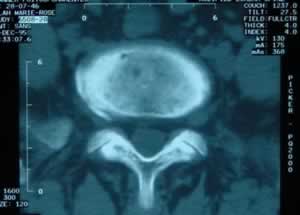
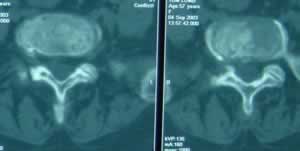
Fig 4 et 5, Fig 4 : Femme de 49 ans, souffrant d’une lombosciatique L5 droite 2 ans après une cure de hernie discale au même niveau ; hernie discale calcifiée foraminale droite L5S1 avec fibrose cicatricielle ; foraminotomie avec un très bon résultat à 8 ans. Fig 5 : Une récidive douloureuse controlatérale au même étage 8 ans après l’intervention nous a permis de contrôler la foraminotomie droite faite 8 ans auparavant : l’exérèse de l’articulaire supérieure droite de S1 est bien visible sur ces deux coupes contiguës.
Nous ne notons aucune complication per et post opératoire, sauf 1 embolie pulmonaire guérie sans séquelles.
Le recul moyen de la dernière consultation après l’intervention endoscopique est de 18,76 mois (3 à 84 mois) sur 47 opérations, 4 étant trop récentes, 1 non suivie.
Selon la classification de Staufer et Coventry modifiée Mac Nab, nous comptons 36 résultats bons et très bons 5 résultats assez bons dont 2 ont subi une intervention pour compléter l’amélioration de la douleur radiculaire obtenue par la foraminotomie (une cure de canal étroit, 1 arthrodèse pour lombalgies), 6 échecs dont 3 ont nécessité une arthrodèse ultérieurement. Nous avons au total 87 % d’améliorations et 13 % d’échecs.
Les troubles moteurs (3 atteintes du quadriceps, 3 parésies des releveurs du pied) ont tous récupéré avec une force normale.
Le foramen L5S1 est le plus fréquemment atteint pour plusieurs raisons : inclinaison de la racine L5 plus proche de l’horizontale (40° environ au lieu de 60°), plus grande longueur du foramen, occupation de 30 à 40% de la surface de section du foramen (au lieu de 20% aux autres étages), charge de 60% du poids du corps sur le trépied vertébral correspondant.
Une seule publication portant spécifiquement sur les sténoses foraminales traitées par voie endoscopique (2) a été présentée à ce jour. Sa très faible morbidité et son efficacité en rendent les indications larges dans des mains expérimentées. Les personnes âgées et fragiles, pour lesquelles une anesthésie en décubitus ventral serait contre-indiquée, les patients sous anticoagulants et/ou à comorbidité lourde, dont l’indication opératoire à ciel ouvert constituerait une indication limite, en sont les premiers bénéficiaires.
La technique récente, qui utilise le laser Holmium-Yttrium, Aluminium, Grenat de dernière génération , a l’avantage de fragmenter l’os avec les paramètres énergétiques les plus bas de façon à minimiser le risque de lésion radiculaire par deux propriétés particulières : très faible dissipation thermique et minime profondeur de tir, 50µ, sur un nerf.
T. Hoogland effectue systématiquement lors de l’abord transforaminal ds hernies discales une foraminoplastie par abrasion ostéoligamentaire aveugle à la tréphine, qu’il contrôle après avec son endoscope.
M. Knight4, et A. Yeung7 utilisent le laser à miroir réfléchissant qui présente deux inconvénients : élargissement non souhaité du faisceau laser lors de sa réflexion sur un miroir, obligeant à utiliser de plus hautes énergies, et son usage unique qui rend son prix prohibitif.
Ahn Y, Lee SH, Park WM, Lee HY1 (Seoul) dans une note technique exposant la faisabilité en L5S1 du PELD (Posterolateral Endoscopic Laser Discectomy) publient les résultats sur 12 patients avec 10 bons résultats, le recul moyen étant de 1 an.
J.C. Chiu3 utilise toutes les nouvelles technologies en alliant foraminoscopie, endoscopie interlamaire, laser, et robotique.
Casper G.D.2, dans une revue préliminaire de 21 patients ayant subi une foraminotomie laser pour sténose foraminale (Endoscopic Laser Foraminotomy), note 76% de succès avec un recul moyen de 2 ans. Sur 5 échecs, 3 ont subi une décompression à ciel ouvert, et 2 ont été traités médicalement.
La foraminoplastie ostéoligamentaire ou foraminotomie, endoscopique, permet de traiter avec succès une proportion importante de patients fragiles à comorbidité lourde, qui ne peuvent pas subir de chirurgie lombaire à ciel ouvert.
Le laser Ho-YAG de troisième génération permet le traitement sous vision directe de la composante osseuse des sténoses foraminales avec un rendement énergétique optimum en limitant ainsi au minimum les risques thermiques et de lésion radiculaire.
Ahn Y, Lee SH, Park WM, Lee HY., Posterolateral percutaneous endoscopic lumbar foraminotomy for L5-S1 foraminal or lateral exit zone stenosis. Technical note. J Neurosurg. 2003 Oct;99(3 Suppl):320-3
Casper G.D., Foraminoscopic Sirgery, in “Lasers in the Musculosceletal System, edited by B.E. Berber, M. Knight, w;e; siebert, Springer Verlag, 2001, pp 316-319
Chiu J.C., Transforaminal Decompression of Lateral and Central Lumbar Spinal Stenosis by Minimally Invasive Technique – Aided by New Instruments Spine, Arthroplasty Global Symposium, Montpellier Mai 2002 (voir site www.spinecenter.com)
Hafez MI, Coombs RR, Zhou S, McCarthy ID.Ablation of bone, cartilage, and facet joint capsule using Ho:YAG laser. J Clin Laser Med Surg. 2002 Oct;20(5):251-5
Knight MT,Le traitement endoscopique dans l'arthrose vertébrale et dans les échecs de la chirurgie intra canalaire, Rachis 14, N°6, Déc 2002, pp329 2002_
Lee SH, Percutaneous Endoscopic Discectomy for Cervical and Lumbar Disc Herniation, Rachis 14, N°6, Déc 2002, pp330
Yeung A., Tsou M., Posterolateral Endoscopic Excision for Lumbar Disc Herniation Surgical Technique, Outcome, and Complications in 307 Consecutive Cases, Spine 2002;27:722-731